vol.3 がんサバイバーとリハビリテーション
がんのリハビリテーションの必要性と国の取り組み
がんの診断から治療の過程では、がん自体による痛み、倦怠感、食欲不振、息苦しさといった苦痛・障害だけでなく、手術、薬物療法、放射線療法などのがん治療によって生じる身体機能の低下や障害のほか、倦怠感や吐き気、便秘、下痢、しびれなど様々な副作用が発現する可能性があります。その結果、日常生活にも支障を来し、つらい思いをされているがんサバイバーの方々は決して少なくないことでしょう。こうした日常生活動作(ADL)の制限とそれに伴う生活の質(QOL)の低下は、できる限り快適な生活を送るという個人レベルの望みを妨げるだけでなく、がんサバイバーの社会復帰を遅らせ、難しくするという社会的不利益にもつながると考えられます。国民の2人に1人はがんに罹患し、「がんと共生しながら長く生きる」時代となってきた今、治癒を目的とした治療から、QOLを維持して自分らしく生きるためのケアまでのシームレスなサポートがいっそう求められ、がんのリハビリテーションもその1つと位置付けられています。2016年12月改正・施行のがん対策基本法第十七条「がん患者の療養生活の質の維持向上」には、「がん患者の状況に応じた良質なリハビリテーションの提供が確保されること」と明記され1)、国が進めるがん対策推進基本計画においても、2017年10月からの第3期計画の中で「リハビリテーションの重要性」と「社会復帰という観点も踏まえたリハビリテーションの必要性」が述べられています2)。
(4)がんのリハビリテーション
(現状・課題)
がんの治療の影響から、患者の
がん患者のリハビリテーションにおいては、機能回復や機能維持のみならず、社会復帰という観点も踏まえ、外来や地域の医療機関において、リハビリテーションが必要との指摘がある。
(取り組むべき施策)
国は、がん患者の社会復帰や社会協働という観点も踏まえ、リハビリテーションを含めた医療提供体制のあり方を検討する。
- がん対策推進基本計画 <平成29年10月>
- https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000196973.pdf(2024年10月9日閲覧)より抜粋・作表
がんのリハビリテーションを受ける時期と目的
通常、リハビリテーションと聞くと、例えば脳卒中の後遺症やケガによる障害のように、身体への影響が発生した後に、障害された身体機能の回復を目指して行うトレーニングやストレッチなどが思い浮かぶかもしれませんが、がんの場合は治療による合併症や後遺症などの予防を目的としたリハビリテーションもあり、がんと診断された後のあらゆる時期において、必要なタイミングで開始することが勧められています。
一般的にがんのリハビリテーションは、①治療による合併症や後遺症を予防する目的で診断直後から始める「予防的リハビリテーション」、②治療を始めてから治療中、治療後の身体機能や体力などの回復を目的とした「回復的リハビリテーション」、③再発/転移などによって身体機能や体力などが低下しやすい時期に行う「維持的リハビリテーション」、そして④症状の緩和を目的とした医療的ケアが主体となる時期の「緩和的リハビリテーション」と、がん治療の内容と病期に沿ってリハビリテーションの内容と目的を変えながら、あらゆる時期において行われるのが特徴です3)。
がんに限らず手術後の早期離床(早い時期から起き上がり、ベッドを離れて自分で歩く)・早期運動は、退院時のADLの回復につながる身体機能や基本動作を改善することが確認されてきており、日本集中治療医学会は「運動機能、呼吸機能、摂食嚥下機能、消化吸収機能、排泄機能、睡眠機能、免疫機能、精神機能、認知機能などの維持、改善、再獲得(再び取り戻すこと)を支援する一連の手段」として、「疾患(病気)の新規発症、手術または急性増悪から48時間以内に開始される早期リハビリテーション」を推奨しています4)。さらに、手術前からリハビリテーションを受けることは、手術前に体力や筋力を高めて手術に臨むことで術後の後遺症・合併症を軽くする可能性や、リハビリテーションスタッフと手術前から面識があることで術後もスムーズにリハビリテーションを導入でき、手術直後からのリハビリテーションに積極的に取り組むことができるといったメリットもあります。特に、胸やお腹に手術侵襲が加わることによる術後疼痛や麻酔の影響で、手術後は肺に痰がたまりやすくなることから、肺炎などの術後合併症を予防するための手術前後の呼吸リハビリテーションはとても重要です。3)
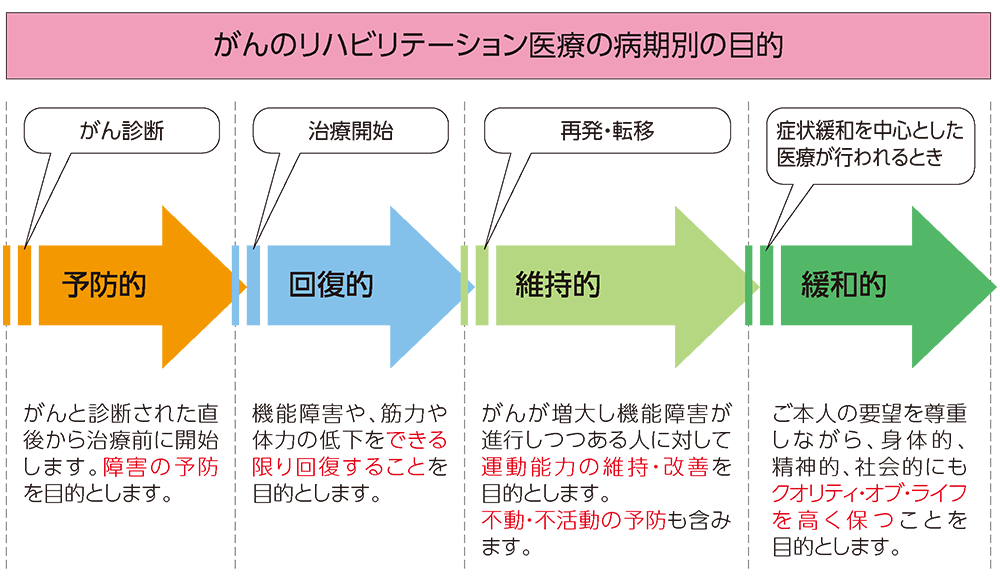
- 国立がん研究センターがん情報サービス編集委員会 編
- がんの冊子 がんと療養シリーズNo.208「がんとリハビリテーション医療」第2版 2021年より作図
がん悪液質には早期の運動リハビリテーション
がん悪液質では栄養療法と運動などのリハビリテーションの併用により、症状の改善や進行を遅らせることができると期待されています。がん悪液質に対するリハビリテーションには、筋肉量を維持または増やすための運動療法と、食べることを支援するための摂食・嚥下訓練があります5)。2021年に欧州臨床腫瘍学会(ESMO)が公開した「成人がん悪液質患者の臨床診療ガイドライン」では、筋力強化と持久力トレーニングが推奨されています6)。
欧州臨床腫瘍学会ガイドラインにより推奨される成人がん悪液質患者の運動
ESMO Open. 2021; 6(3): 100092. より抜粋・作表
がん悪液質の予防や治療のための具体的な運動療法と注意事項については下記コンテンツに詳しい説明がありますので、是非ご覧になってみてください。
運動の強度は「少しきつい」と感じるくらいを最初は目安にしていただき、まずは無理をせず、「ちょっと物足りないな」というレベルから始め、体調をみながら徐々に強度を上げていくとよいでしょう。ただし、治療中はもちろんのこと、治療後のリハビリテーションについても、してよい運動/してはいけない動き、運動の強さや頻度、時間などを主治医やリハビリテーション専門職と相談し、ご自身の状態に合ったメニューで行うことが大切です。
リハビリテーションには、リハビリテーション科の医師をはじめ、整形外科医、歯科口腔外科医、緩和ケア医、看護師、理学療法士(PT)、作業療法士(OT)、言語聴覚士(ST)、義肢装具士(PO)、管理栄養士、臨床心理士など、がんの部位や障害された身体機能などに応じて様々な専門の医療スタッフが関わります。さらに退院に向けてや在宅療養などにおいては、メディカルソーシャルワーカー(MSW)、ケアマネジャー、訪問看護師、介護福祉士などのサポートも必要となります。また、医療保険制度による通院でのリハビリテーション、介護保険制度に基づく訪問リハビリテーションや通所リハビリテーションが可能な場合もあります。決して遠慮したり、我慢せず、ご自身の置かれた状況に合ったリハビリテーションを受けられるように主治医からリハビリテーション専門職につないでもらったり、受診している病院または地域のがん診療連携拠点病院にあるがん相談支援センターに相談してみましょう。
- 文献:
-
-
1)
平成十八年法律第九十八号 がん対策基本法(施行日:平成二十八年十二月十六日)
https://elaws.e-gov.go.jp/document?lawid=418AC1000000098_20161216_428AC0000000107 2024年10月9日閲覧 -
2)
がん対策推進基本計画 <平成29年10月>
https://www.mhlw.go.jp/file/06-Seisakujouhou-10900000-Kenkoukyoku/0000196973.pdf 2024年10月9日閲覧 -
3)
国立がん研究センターがん情報サービス編集委員会 編 がんの冊子 がんと療養シリーズ
No.208「がんとリハビリテーション医療」第2版 2021年
https://ganjoho.jp/public/dia_tre/treatment/rehabilitation/index.html 2024年10月9日閲覧 - 4) 日本集中治療医学会早期リハビリテーション検討委員会. 日集中医誌2017; 24(2): 255-303.
- 5) 谷口正哲. 日静脈経腸栄会誌 2015; 30(4): 937-940.
- 6) ESMO Open. 2021; 6(3): 100092.
-
1)
平成十八年法律第九十八号 がん対策基本法(施行日:平成二十八年十二月十六日)
- 監修:
-
- 名古屋大学大学院医学系研究科 総合保健学専攻 予防・リハビリテーション科学分野 創生理学療法学講座
助教 立松典篤先生
- 名古屋大学大学院医学系研究科 総合保健学専攻 予防・リハビリテーション科学分野 創生理学療法学講座
(2024年10月作成)
